Nekrolisis epidermal toksik (NET) adalah reaksi hipersensitivitas pada kulit yang umumnya dipicu oleh pemakaian obat. Nekrolisis epidermal toksik dapat ditandai dengan kulit yang melepuh dan mengelupas, menyerupai luka bakar.
Nekrolisis epidermal toksik merupakan kondisi yang jarang terjadi dan dapat menimbulkan komplikasi yang serius, seperti infeksi berat, pneumonia, dan sepsis. Oleh karena itu, nekrolisis epidermal toksik butuh segera ditangani.
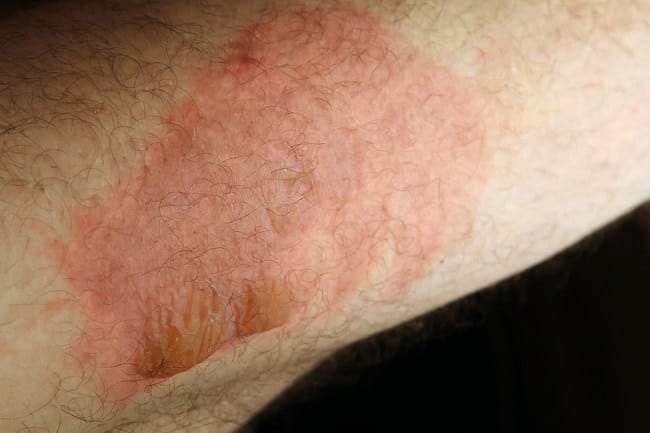
Nekrolisis epidermal toksik sama dengan sindrom Stevens-Johnson (SJS), yaitu reaksi hipersensitivitas pada kulit berupa luka lepuh. Akan tetapi, nekrolisis epidermal toksik merupakan versi yang lebih berat.
Perbedaan paling jelas antara SJS dan NET adalah luas luka yang terjadi. Pada SJS, luas luka tidak lebih dari 10 persen permukaan tubuh. Sedangkan pada nekrolisis epidermal toksik, luka lepuh tersebar lebih luas, yaitu lebih dari 30 persen permukaan tubuh.
Penyebab Nekrolisis Epidermal Toksik
Penyebab utama nekrolisis epidermal toksik belum diketahui secara pasti. Namun, diketahui bahwa NET merupakan salah satu jenis reaksi hipersensitivitas. Reaksi hipersensitivitas adalah kondisi ketika sistem kekebalan tubuh (sistem imun) keliru atau bereaksi secara berlebihan, sehingga menimbulkan efek yang tidak diinginkan.
Reaksi hipersensitivitas pada nekrolisis epidermal toksik umumnya dipicu oleh pemakaian obat, seperti:
- Sulfonamida, seperti kotrimoksazol
- Antibiotik beta laktam, seperti sefalosporin
- Antikonvulsan, seperti carbamazepine dan phenytoin
- Paracetamol
- Allopurinol
- Nevirapine
- Obat antiinflamasi nonsteroid (OAINS), terutama golongan oxicam, seperti meloxicam atau piroxicam
Selain pemakaian obat, nekrolisis epidermal toksik juga dapat dipicu oleh beberapa jenis infeksi, seperti:
- Cytomegalovirus
- Mycoplasma pneumoniae
- Herpes simplex
- Hepatitis A
Meski jarang terjadi, imunisasi serta transplantasi organ, seperti transplantasi sumsum tulang belakang, juga dapat menjadi pemicu terjadinya nekrolisis epidermal toksik.
Faktor risiko nekrolisis epidermal toksik
Nekrolisis epidermal toksik dapat terjadi pada siapa saja. Namun, seseorang dengan kondisi di bawah ini cenderung lebih berisiko mengalaminya:
- Berusia 40–60 tahun
- Pernah mengalami sindrom Stevens-Johnson atau nekrolisis epidermal toksik sebelumnya
- Memiliki sistem kekebalan tubuh yang lemah, misalnya akibat menderita HIV/AIDS, penyakit autoimun, atau akibat menjalani rangkaian terapi yang melemahkan sistem imun tubuh
- Menderita kanker, terutama kanker darah
- Memiliki riwayat nekrolisis epidermal toksik dalam keluarga
Gejala Nekrolisis Epidermal Toksik
Gejala nekrolisis epidermal toksik umumnya diawali dengan gejala yang menyerupai infeksi saluran pernapasan bagian atas atau flu. Gejala ini bisa bertahan selama 1 hari hingga 3 minggu. Beberapa gejala tersebut adalah:
- Demam melebihi 38 derajat Celcius
- Kelelahan
- Sakit tenggorokan
- Pilek dan batuk
- Nyeri otot dan sendi
- Mata merah dan perih (konjungtivitis)
- Nafsu makan menurun
- Mual dan muntah
Setelah itu, reaksi pada selaput yang melapisi bagian dalam tubuh (membran mukosa) akan terjadi. Umumnya, gejala pada mukosa menyebabkan rasa nyeri dan panas. Namun, bisa juga ada gejala tambahan lainnya, tergantung pada lokasi mukosa yang terdampak, seperti:
- Mata, berupa mata merah atau sensitif terhadap cahaya
- Mulut atau bibir, berupa bibir kemerahan, berkerak, atau sariawan
- Tenggorokan dan kerongkongan, berupa kesulitan menelan
- Saluran kencing dan kelamin, berupa luka pada kelamin dan kesulitan buang air kecil
- Saluran pernapasan, berupa batuk dan sesak napas
- Saluran pencernaan, berupa diare
Biasanya, gejala pada kulit akan terjadi sekitar 1–3 hari setelah gejala mukosa muncul. Gejala ruam kulit bisa muncul secara tiba-tiba pada bagian dada, perut, atau punggung. Ruam ini kemudian menyebar dengan sangat cepat ke bagian wajah, lengan, dan kaki. Umumnya, ruam kulit bisa menyelimuti seluruh tubuh dalam waktu 4 hari.
Ruam yang terjadi bisa berupa kulit memerah, bentol-bentol merah, bercak-bercak merah berbentuk lingkaran, lepuhan berisi air yang bisa pecah, atau kombinasi semuanya. Semua ruam ini menimbulkan rasa nyeri.
Gejala kulit khas NET adalah lepuhan-lepuhan kulit yang dapat membesar dan menyatu. Hal ini menyebabkan lapisan kulit terluar bisa terkelupas, sehingga lapisan tengah kulit atau dermis yang merah dan basah terpapar dengan udara luar.
NET menyebabkan gejala yang berat. Pada kondisi ini, penderita mengalami nyeri yang cukup parah hingga menimbulkan rasa gelisah. Selain itu, organ lain seperti hati, ginjal, paru-paru, sumsum tulang, dan sendi juga dapat mengalami gangguan.
Kapan harus ke dokter
Nekrolisis epidermal toksik perlu didiagnosis dengan seksama dan diatasi dengan perawatan intensif. Segera lakukan pemeriksaan ke dokter jika Anda mengalami ruam kulit yang disertai dengan rasa nyeri dan menyebar dengan cepat.
Jika Anda sudah pernah mengalami NET atau SJS sebelumnya, lakukan pemeriksaan ke dokter saat mengalami gejala awal, seperti demam, batuk dan pilek, serta nyeri tenggorokan, terutama jika gejala muncul setelah konsumsi obat yang bisa memicu NET.
Diagnosis Nekrolisis Epidermal Toksik
Dokter akan melakukan tanya jawab mengenai gejala dan keluhan yang dialami pasien, riwayat kesehatan pasien serta keluarganya, dan obat-obatan yang dikonsumsi oleh pasien. Setelah itu, dokter akan memeriksa fisik pasien, terutama pada kondisi kulitnya, termasuk keparahan dan luas luka.
Umumnya, nekrolisis epidermal toksik sudah dapat didiagnosis hanya dengan tanya jawab serta pemeriksaan fisik. Akan tetapi, dokter juga dapat melakukan beberapa pemeriksaan penunjang di bawah ini untuk menguatkan diagnosis:
- Biopsi kulit, untuk memastikan diagnosis nekrolisis epidermal toksik dengan mengambil sampel kulit yang kemudian akan diperiksa lebih lanjut di laboratorium
- Tes darah dan urine, untuk mendeteksi ada tidaknya komplikasi atau kekurangan nutrisi, dan juga untuk memperkirakan potensi kesembuhan pasien
Pengobatan Nekrolisis Epidermal Toksik
Pengobatan nekrolisis epidermal toksik bertujuan untuk mengatasi faktor pemicu serta meredakan gejala dan keluhan. Pengobatannya juga dilakukan berdasarkan beberapa faktor, seperti usia, riwayat kesehatan, tingkat keparahan, dan area tubuh yang mengalami luka.
Penderita nekrolisis epidermal toksik perlu ditangani di rumah sakit. Ada beberapa metode yang dapat dilakukan untuk mengobati nekrolisis epidermal toksik, yaitu:
Perawatan medis
Sebagai langkah awal, dokter akan melakukan beberapa perawatan di bawah ini:
- Menghentikan konsumsi obat-obatan yang diduga sebagai pemicu reaksi hipersensitivitas
- Memberikan cairan melalui infus, untuk menjaga keseimbangan kadar cairan tubuh, karena penderita NET sangat rentan mengalami dehidrasi
- Memberikan salep dan perban, untuk mencegah terjadinya kerusakan kulit yang lebih parah dan mencegah infeksi pada kulit yang terkelupas
- Menempatkan pasien di ruang isolasi, untuk mengurangi risiko terjadinya infeksi
- Memasangkan kateter untuk pengeluaran urine pasien
Untuk meredakan gejala dan keluhan, pasien juga dapat diberikan obat-obatan, seperti:
- Obat antibiotik, untuk mengobati atau mencegah terjadinya infeksi
- Obat pereda nyeri, untuk mengurangi rasa perih di kulit
- Obat kumur dengan kandungan antiseptik, untuk mengurangi rasa tidak nyaman pada mulut
- Obat imunosupresan, untuk mengontrol reaksi sistem imun yang berlebihan
- Obat tetes mata, untuk mengatasi peradangan, infeksi, atau mungkin kerusakan yang terjadi pada mata
Operasi
Jika pemberian obat tidak dapat menyembuhkan kondisi kulit pasien, dokter dapat melakukan tindakan operasi. Tindakan operasi ini dapat berupa:
- Debridement, yaitu operasi kecil untuk membersihkan dan mengangkat jaringan mati pada luka
- Pencangkokan kulit, yaitu operasi untuk menempatkan kulit yang sehat dari area tubuh yang lain atau dari donor, ke area yang mengalami kerusakan berat
Perawatan mandiri
Setelah perawatan di rumah sakit selesai dan diperbolehkan pulang ke rumah, pasien dianjurkan untuk melakukan perawatan mandiri di bawah ini guna mengurangi rasa nyeri dan mempercepat penyembuhan:
- Merawat luka sesuai anjuran dokter, misalnya dengan mengganti perban secara rutin, untuk mempercepat penyembuhan dan menurunkan risiko infeksi
- Merawat kesehatan mulut, misalnya menggunakan obat kumur dan memakai sikat gigi yang lembut jika terdapat luka pada mulut
- Minum air putih yang cukup untuk mencegah dehidrasi
- Menjalani terapi fisik atau fisioterapi untuk meningkatkan kekuatan otot, kemampuan bergerak, serta untuk meredakan nyeri
Umumnya, proses penyembuhan memakan waktu 3–6 minggu, tergantung kondisi pasien secara menyeluruh.
Komplikasi Nekrolisis Epidermal Toksik
Jika tidak ditangani dengan tepat, nekrolisis epidermal toksik dapat menimbulkan beberapa komplikasi serius berikut ini:
- Perubahan atau ketidakrataan warna kulit
- Kerontokan rambut
- Gangguan indera pengecap
- Malnutrisi
- Infeksi kulit atau organ lain, misalnya paru-paru
- Sepsis
- Acute respiratory distress syndrome
- Tukak pada lambung atau bagian saluran pencernaan lain
- Perlengketan vagina akibat luka yang luas pada vagina
- Koagulopati atau pembekuan darah yang tersebar di seluruh aliran darah
- Gangguan pada mata, seperti ulkus kornea, yang dapat menyebabkan kebutaan
Pencegahan Nekrolisis Epidermal Toksik
Nekrolisis epidermal toksik tidak bisa sepenuhnya dicegah. Namun, risiko terkena NET dapat dikurangi dengan lebih berhati-hati dan selalu berkonsultasi terlebih dahulu ke dokter dalam mengonsumsi obat-obatan yang dapat memicu terjadinya kondisi ini, terutama jika Anda termasuk berisiko mengalami NET.